諸外国に比べて圧倒的に少ない感染者数、重症者数にも関わらず、医療崩壊の瀬戸際に立たされる日本。愕然とさせられる事象だが、本当であれば国家的に医療体制の脆弱性を真剣に改善しなければ、枕を高くして眠れないだろう。その実態を検証してみなければ、対策の方向性も検討できないので、オープンデータから検証をしてみる。
まず、グラフをご覧いただきたい。このグラフは、感染者総数から死者数と療養解除者数を引いた推移である。つまりマクロな観点では、指定感染症であれば全て入院必要な患者となる。
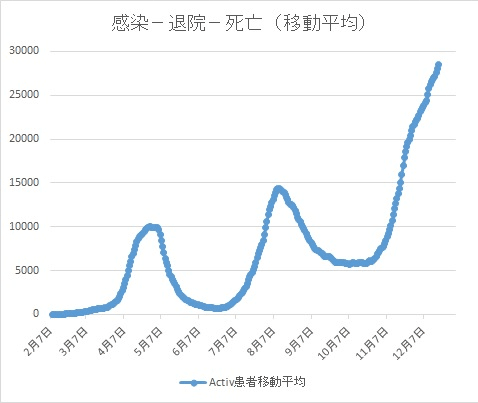
ご覧いただければ分かるのがピークを2回経ながら3回目のピークへと向かって行く傾向の中で3万人というラインに近づいているのが分かるだろう。この3万人という数字が重要である。
なかなか、減少しない傾向があるのは、一旦療養に入ると他の感染症と比較して療養解除まで長期間必要になる。即ち、他の感染症より病床占有率が高くなるのである。そして、3万人に迫ろうとしている。
日本の病床数は、概ね100万床と言われているが、新型コロナに備えて準備可能とされたのが、その3%にあたる3万床である。即ち、マクロ的には逼迫している事を数値は示しているのである。
いやいや、無症状者などホテル隔離、自宅療養も増えているという意見もあるだろうが、現実問題として3万床とはMAXであり通常の回転率、全国に散らばっている総数だと考えると、実質は約80%の2万4千床あたりで、そこいらじゅうでベッドがないと言う調整が必要になり、所謂逼迫状態になる。その分をホテルや自宅でカバーしていると考えれば、3万人に近接してきたという数字は、逼迫と言っていいだろう。
一方で、今インフルエンザの患者は激減している。例年なら週当たり10万人前後の感染者だったのに対して、今年は数百人に収まっている。この中から入院患者はどれだけいたのだろうか?仮に1割と想定すると、1万人規模となるのであり、その分は病床に余裕があるはずだ。
また、危機管理の基本中の基本だが、危機に備えて準備した資源(この場合病床であり、対応人数である)3万床で不足する事態が発生する場合、残りの97%から適宜資源の再配分を行うのである。3万から4万、5万というと相当なリスクを孕む規模に感じるかもしれないが、97%を96%,95%に調整すると考えるとそれ程困難には感じないのではないだろうか。現実、企業における危機管理対応時には、普通に当たり前に実行する資源の再配分なのだ。
私自身、東日本大震災時の企業における危機管理対策本部や、その他のインシデント発生時の組織運営管理者として幾多の危機管理体制に対応した経験から言うと、資源の再配分は権限さえ備わればそれ程難しくないし、通常業務に影響を及ぼさずに対応可能なのである。危機管理体制やプロジェクトに必要不可欠なのは資源の確保に対する権限なのだから。しかし、厄介なのが、権限が付与されていないことを想定する場合なのだ。それでも、その体制をの責任者がまず実行すべきことは、資源の確保なのである。
そもそも危機管理体制に資源確保の権限が付与されていない時点でお終いなのだ。資源を再配分しようと、全体最適を考えて采配を振るおうとしても、既存組織は既存のミッションを保有し、自組織防衛の為の防御反応が出るので、権限が無ければ、部分最適に引っ張られ、全体最適が犠牲になってしまうのである。
今の医療界が発信している、既存の医療に影響が出ると言う言い方は、この部分最適の防御反応の象徴なのである。構造的に、医療業界全体を統制管理し全体最適を指揮できる権限機能が存在しないことが、危機管理体制として脆弱である所以なのだ。
正直言って、冬の感染ピークは想定された現象であり、その時点で3万床の医療資源で間に合うかは極めて心もとなかったと言わざるを得ない。そもそも、諸外国の感染状況を鑑みた場合、当初3万であったとしても、柔軟に増床する資源再配分を想定しておくのが当たり前だ。3万が限界だから、3万以内に感染を抑えるべきだと言うのは、その通りだろうが、収まらなかった時点の策を用意していないのは、余りにも稚拙、怠慢の誹りを免れないだろう。
特措法で有事の強制力が議論されるが、命を守る医療に対しての国家としての強制力は何よりも最優先するべき事項のはずだ。少なくとも、医療業界の善意による危機管理能力は限界があることが今回露呈しているのだから。
この件も含めて、政府の採るべき対策、法的な対処をまとめると
① 感染症指定時に予め想定できる感染状況を定め、それに対応する、医療体制確保、医療資源配分の要請を医療業界(医師会?)に要請できること
② 予め想定した感染状況を超える事態と感知した際には、医療緊急事態宣言を発出し、医療資源の再配分の指示を強制力を持って出来ること
③ 医療資源再配分とは、病床数、ICU数のみならず、それを運用する医師、看護師も含むものである
④ 当該指示における設備運用費、人的資源費用の通常以上にかかるコストは政府が負担するものとする
⑤ この際必要な、ホテル療養や自宅療養に必要な介護師の人的資源確保とサービス維持を指示し、コストは前期同様政府負担とする
以上のような内容を、法律としてブラッシュアップして特措法に組み込めば、飲食店などの休業要請よりも、もっと現実的な政府対策になる事は間違いないし、この部分が不足していては、本当の意味で命を守る体制にはなり得ない。
繰り返しになるかもしれないが、日本の医療資源は世界に堂々と胸を張れる水準であることは疑いようがない。そして、医療のレベルもトップレベルである。皆保険制度に支えられている医療サービス体制も万全だ。日本の医療がこの程度の感染拡大で崩壊することがあろうはずがない。あるとすれば、資源の配分が硬直的で偏っていることに原因がある。であるならば、少なくとも緊急時には、医療業界に不足しているだろうノウハウ、経営のノウハウを注入しなければならない。即ち全体最適を見据えた資源の有効活用のノウハウを注入しさえすれば、今発生している様な動脈硬化現象は必ず解消できる。確かに医療業界は不可侵かもしれないが、崩壊し、国民の命が危機に晒される事態であるならば、背に腹は代えられないはずだ。
何故、分科会や専門家会議に経済の専門家が入っていながら、この種の提言が出ないのか不思議でならない。経済の専門家という学者は、結局実践力が伴わず、机上論で経営のプロではないとするならば、学者でない本当の経営のプロ、或いは現場指揮を経験した、企業には存在するバリバリの再建人材を入れて議論すべきだろう。

